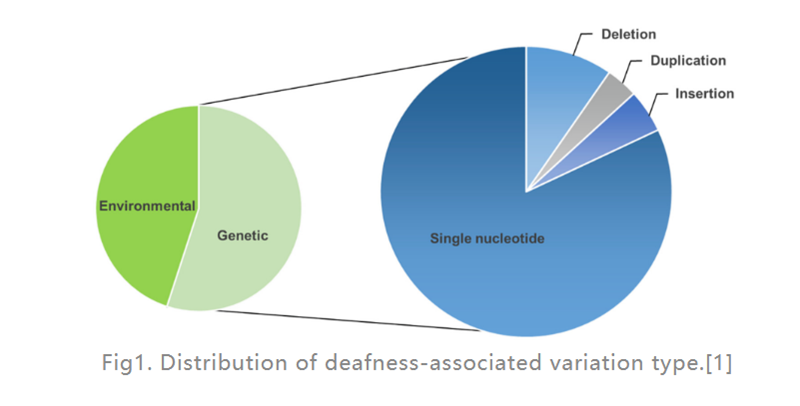
청력 손실(HL)은 인간에서 가장 흔한 감각 장애 질환입니다.선진국에서는 어린이의 언어 전 청각 장애 사례의 약 80%가 유전적 요인에 의해 발생합니다.가장 흔한 것은 단일 유전자 결함(그림 1 참조)이며, 124개의 유전자 돌연변이가 인간의 비증후군성 청력 손실과 관련이 있는 것으로 밝혀졌으며 나머지는 환경 요인에 의해 발생합니다.인공 와우(청각 신경에 직접 전기 자극을 제공하는 내이에 배치된 전자 장치)는 중증 HL 치료에 가장 효과적인 옵션인 반면, 보청기(음파를 변환 및 증폭하는 외부 전자 장치)는 중등도 HL 환자에게 도움이 될 수 있습니다.그러나 현재 유전성 HL(GHL)을 치료할 수 있는 약물은 없습니다.최근 몇 년 동안 유전자 요법은 내이 기능 장애를 치료하는 유망한 접근 방식으로 점점 더 많은 관심을 받고 있습니다.
그림1.난청 관련 변이 유형의 분포.[1]
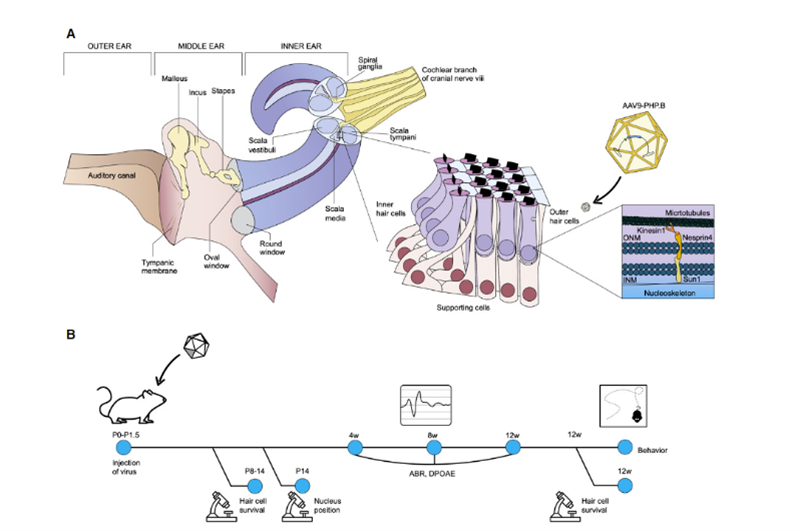
최근 솔크 연구소(Salk Institute)와 셰필드 대학(University of Sheffield)의 과학자들은 유전성 난청의 생체 내 유전자 치료에 대한 광범위한 적용 전망을 보여주는 분자 치료 – 방법 및 임상 개발[2]에 연구 결과를 발표했습니다.Salk Institute의 연구 조교수이자 Waitt Center for Advanced Biophotonics의 책임자인 Uri Manor는 그가 심각한 청력 손실을 가지고 태어났으며 청력 회복이 멋진 선물이 될 것이라고 느꼈다고 말했습니다.그의 이전 연구에서는 Eps8이 액틴 결합 및 캡핑 활동을 하는 액틴 조절 단백질이라는 사실을 발견했습니다.달팽이관 유모 세포에서 MYO15A, WHIRLIN, GPSM2 및 GNAI3와 함께 Eps8에 의해 형성된 단백질 복합체는 주로 MYO15A와 함께 BAIAP2L2를 더 짧은 입체 섬모의 끝에 위치시키는 긴 입체 섬모의 끝이 모발 묶음의 유지에 필요합니다.따라서 Eps8은 정상적인 청력 기능에 필수적인 유모 세포의 입체 섬모 길이를 조절할 수 있습니다.Eps8 결실 또는 돌연변이는 짧은 입체 섬모로 이어져 소리를 뇌 인식을 위한 전기 신호로 적절하게 변환할 수 없게 하여 귀머거리로 이어집니다..동시에 공동 연구자인 셰필드 대학(University of Sheffield) 교수인 Walter Marcotti는 Eps8이 없으면 유모 세포가 정상적으로 발달할 수 없다는 사실을 발견했습니다.이 연구에서 Manor와 Marcotti는 팀을 이루어 입체 섬모 세포에 Eps8을 추가하면 기능이 회복되고 결과적으로 생쥐의 청력이 향상될 수 있는지 여부를 조사했습니다.연구팀은 AAV(adeno-associated virus) 벡터 Anc80L65를 사용하여 야생형 EPS8을 포함하는 암호화 서열을 둥근 창 막 주입을 통해 Eps8-/- 신생아 P1-P2 마우스의 달팽이관으로 전달했습니다.마우스 달팽이관 유모 세포에서 입체 섬모의 기능은 성숙하기 전에 수리되었습니다.수리 효과는 이미징 기술과 입체 섬모 측정으로 특징 지어졌습니다.결과는 Eps8이 입체섬모의 길이를 증가시키고 저주파 세포에서 유모 세포 기능을 회복시키는 것으로 나타났습니다.그들은 또한 시간이 지남에 따라 세포가 이 유전자 치료에 의해 구조되는 능력을 상실하는 것처럼 보인다는 것을 발견했습니다.이는 마우스가 태어난 후 Eps8-/- 유모 세포가 성숙했거나 복구할 수 없을 정도로 손상이 누적되었을 수 있기 때문에 이 치료를 자궁 내에서 투여해야 할 수도 있다는 것을 의미합니다."Eps8은 다양한 기능을 가진 단백질이며 아직 탐구해야 할 것이 많습니다."라고 Manor는 말했습니다.향후 연구에는 Eps8 유전자 치료가 다양한 발달 단계에서 청력 회복에 미치는 영향과 치료 기회를 연장할 수 있는지 여부를 조사하는 것이 포함될 것입니다.공교롭게도 2020년 11월 이스라엘 텔아비브 대학교의 KarenB Avraham 교수는 혁신적인 유전자 치료 기술을 사용하여 무해한 합성 아데노 관련 바이러스 AAV9-PHP를 생성하는 EMBO Molecular Medicine 저널[3]에 자신의 결과를 발표했습니다.B, Syne4-/- 마우스의 유모 세포에 있는 유전자 결함은 Syne4의 암호화 서열을 지닌 바이러스를 마우스의 내이에 주입하여 복구했습니다. 바이러스가 유모 세포에 들어가 운반된 유전 물질을 방출하도록 하여 유모 세포가 성숙하고 정상적으로 기능하도록 합니다(그림 2 참조).
그림2.코르티 기관과 nesprin-4의 세포 기능에 초점을 맞춘 내이 해부학의 도식적 표현.
치료(즉, 질병의 유전적 변화를 조절)를 위해 임의의 변이된 유전자를 삽입, 제거 또는 교정함으로써 유전자 수준에서 유전병을 치료하는 목적을 달성하기 위한 유전자 요법의 사용은 임상적 효과가 높다고 볼 수 있다.신청 전망.유전적으로 결함이 있는 난청에 대한 현재의 유전자 치료 방법은 다음 범주로 나눌 수 있습니다.
유전자 교체
유전자 대체는 틀림없이 가장 "간단한" 형태의 유전자 치료로, 결함 유전자를 확인하고 정상 또는 야생형 유전자 사본으로 교체하는 것을 기반으로 합니다.VGLUT3(vesicular glutamate transporter 3) 유전자 결실로 인한 청력 손실에 대한 최초의 성공적인 내이 유전자 치료 연구;내이 유모 세포(IHC)에서 외인성 VGLUT3 과발현의 AAV1-매개 전달은 지속적인 청력 회복, 부분 리본 시냅스 형태 회복 및 경련 반응을 초래할 수 있습니다[4].그러나, 상기 도입부에서 기술된 2개의 AAV-전달 유전자 교체를 포함하는 예에서, 특정 유형의 유전자 결실 유전성 난청 장애에 사용되는 마우스 모델이 인간과 시간적으로 상이하고, P1 마우스에서 내이가 발달의 성숙한 단계에 있음을 주목하는 것이 중요하다.대조적으로 인간은 성숙한 내이를 가지고 태어납니다.이 차이는 유전자 요법이 성숙한 마우스 귀에 전달되지 않는 한 인간 유전성 난청 장애 치료에 마우스 결과를 적용할 수 있는 가능성을 방지합니다.
유전자 편집: CRISPR/Cas9
"유전자 교체"에 비해 유전자 편집 기술의 발전은 유전병을 뿌리부터 치료하는 여명을 가져왔습니다.중요한 것은 유전자 편집 방법이 우성 유전성 난청 질환에 적합하지 않은 기존의 과발현 유전자 치료 방법의 단점과 과발현 방법이 오래 지속되지 않는 문제를 보완했다는 점이다.중국 연구자들이 AAV-SaCas9-KKH-Myo6-g2 유전자 편집 시스템을 사용하여 Myo6WT/C442Y 마우스에서 Myo6C442Y 돌연변이 대립유전자를 구체적으로 제거한 후, 녹아웃 후 5개월 이내에 마우스 모델의 청각 기능이 복원되었습니다.동시에 내이 유모세포의 생존율이 향상되고 섬모의 모양이 규칙적이 되며 전기생리학적 지표가 교정되는 것도 관찰되었다[5].이는 Myo6 유전자 돌연변이로 인한 유전성 난청 치료에 CRISPR/Cas9 기술을 사용한 세계 최초의 연구이며, 유전성 난청 치료를 위한 유전자 편집 기술의 중요한 연구 진전입니다.치료의 임상 번역은 견고한 과학적 근거를 제공합니다.
유전자 치료 전달 방법
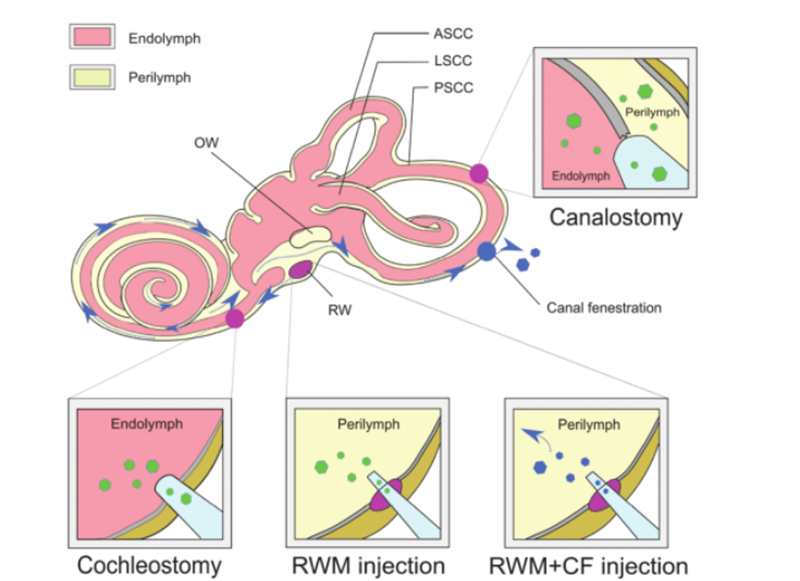
유전자 치료가 성공하기 위해서는 Naked DNA 분자가 친수성과 인산기의 음전하로 인해 효과적으로 세포에 침투할 수 없으며 보충된 핵산 분자의 무결성을 보장하기 위해 안전하고 효과적인 방법을 선택해야 합니다.보충된 DNA는 표적 세포 또는 조직으로 전달됩니다.AAV는 높은 감염 효과, 낮은 면역원성 및 다양한 조직 유형에 대한 광범위한 친화성으로 인해 질병 치료를 위한 전달 수단으로 널리 사용됩니다.현재 많은 연구 작업이 마우스 달팽이관의 다른 세포 유형과 관련하여 AAV의 다른 하위 유형의 방향성을 결정했습니다.세포 특이적 프로모터와 결합된 AAV 전달 특성을 사용하면 세포 특이적 발현을 달성할 수 있어 오프 타겟 효과를 줄일 수 있습니다.또한 기존의 AAV 벡터에 대한 대안으로 새로운 합성 AAV 벡터가 지속적으로 개발되고 있으며 내이에서 우수한 전달 능력을 보이고 있으며 그 중 AAV2/Anc80L65가 가장 널리 사용되고 있다.비바이러스 전달 방법은 물리적 방법(마이크로인젝션 및 전기천공법)과 화학적 방법(지질 기반, 폴리머 기반 및 금 나노입자)으로 더 나눌 수 있습니다.두 접근법 모두 유전성 난청 장애의 치료에 사용되어 왔으며 서로 다른 장점과 한계를 보여주었습니다.비히클로서의 유전자 치료를 위한 전달 비히클 외에도, 상이한 표적 세포 유형, 투여 경로 및 치료 효능에 기초하여 생체 내 유전자 투여를 위한 상이한 접근법이 사용될 수 있다.내이의 복잡한 구조로 인해 표적 세포에 도달하기 어렵고 게놈 편집 인자의 분포가 느립니다.막성 미로는 측두골의 골미로 내에 위치하며 달팽이관, 반고리관, 난형낭 및 풍선을 포함합니다.그것의 상대적 격리, 최소 림프 순환 및 혈액 미로 장벽에 의한 혈액으로부터의 분리는 신생아 마우스에만 치료제의 효과적인 전신 전달을 제한합니다.유전자 치료에 적합한 바이러스 역가를 얻으려면 바이러스 벡터를 내이에 직접 국소 주입해야 합니다.확립된 주입 경로는 다음을 포함합니다[6]: (1) 원형 창 막(RWM), (2) 기관 절개술, (3) 내림프 또는 외림프 달팽이관 절개, (4) 원형 창 막 + 튜브 창공(CF)(그림 3에서와 같이).
그림3.유전자 치료의 내이 전달.
임상 중개 목표를 기반으로 유전자 치료에서 많은 발전이 있었지만 유전자 치료가 특히 안전하고 효과적인 벡터 및 전달 방법 개발에서 유전 질환 환자를 위한 1차 치료 옵션이 되기 전에 더 많은 작업이 수행되어야 합니다.그러나 우리는 가까운 미래에 이러한 유형의 치료가 맞춤형 치료의 필수 요소가 될 것이며 유전 질환이 있는 사람과 그 가족의 삶에 매우 긍정적인 영향을 미칠 것이라고 믿습니다.
Foregene은 RNA 추출 없이 빠르고 역전사 및 qPCR 반응을 수행할 수 있는 표적 유전자에 대한 고처리량 스크리닝 키트도 출시했습니다.
제품 링크
Cell Direct RT-qPCR 키트—Taqman/SYBR GREEN I
자세한 제품 정보는 다음으로 문의하십시오.
게시 시간: 2022-09-02